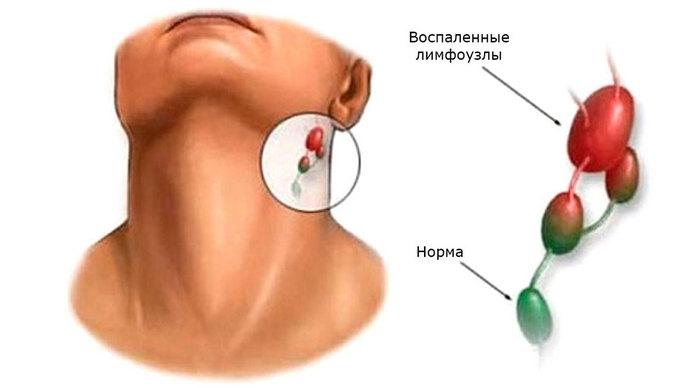
При воспалении лимфоузлов антибактериальная терапия проводится в обязательном порядке. Препараты подбираются с учетом причины, по которой возник лимфаденит, лечение антибиотиками (какими) у взрослых позволяет купировать воспалительный процесс быстро и эффективно.
Курс антибиотиков необходим как при катаральном, так и при гнойном лимфадените. Вид препарата зависит от стадии воспаления и чувствительности бактериальной флоры в очаге инфекции. Антибактериальные средства целесообразны при неспецифической и специфической форме заболевания, поскольку его непосредственными виновниками являются в основном гноеродные бактерии – стафило- и стрептококки.
Содержание:
Полный список антибиотиков от лимфаденита
В зависимости от природы и степени тяжести воспаления применяются препараты нескольких групп:
- пенициллины;
- макролиды;
- цефалоспорины;
- хинолоны;
- тетра, докси-, метациклины.
Видео: Симптомы лимфаденита
ТОП-10 самых эффективных препаратов
Для каждого пациента эффективными будут разные препараты. Нельзя вылечить катаральный и гнойный лимфаденит одним и тем же антибиотиком. Схема лечения не может быть одинаковой при воспалении, вызванном ангиной и, например, туберкулезом.
Однако существуют препараты с оптимальным соотношением эффективности и безопасности, ставшие наиболее популярными среди врачей и пациентов. К ним относятся:
- Амоксиклав (Аугментин);
- Сумамед;
- Ципролет;
- Азитромицин;
- Цефтриаксон;
- Цефуроксим;
- Амоксициллин;
- Рулид;
- Цефоперазон;
- Цефотаксим.
Читайте также: Виды и особенности российских вакцин от коронавируса – чем они отличаются, и какая безопаснее
№1 – пенициллины
Антибиотики пенициллинового ряда назначаются чаще всего, поскольку они разрушают клеточные стенки бактерий, не подвергаясь при этом агрессивному воздействию желудочного сока.
Благодаря данному свойству пенициллины безопасно принимать не только в инъекционной, но и в таблетированной форме. Они обладают малой токсичностью и редко вызывают аллергические реакции, к тому же не накапливаются в тканях организма.
Антибактериальное действие пенициллинов повышается в комбинации с клавулановой кислотой. Примером служат такие препараты, как Амоксиклав и Аугментин. Клавулановая кислота в их составе защищает противомикробные вещества от разрушения патогенными ферментами.
Что касается монопрепаратов, в которых этой кислоты нет, то их выписывают даже беременным. Они выпускаются под названиями Флемоксин, Ампиокс, Ампициллин, Амоксициллин.
№2 – макролиды
Это близкие по действию к пенициллинам препараты, но имеющие большую эффективность в отношении стрептококков и стафилококков. Однако макролиды обладают высоким профилем безопасности и могут применяться у пациентов любого возраста, включая беременных женщин.
Минусом макролидных антибиотиков считается низкая устойчивость к соляной кислоте желудка. Поэтому их предпочтительнее принимать за час до еды или спустя 2 часа, запивая достаточным объемом воды.
Читайте также: Как проявляется коронавирус у людей: симптомы и лечение. Отличия Covid-19 от гриппа
Самыми популярными в данной категории являются Сумамед, Азитромицин, Кларитромицин. Сумамед – это торговое название препарата на основе азитромицина.
Азитромицин – это действующее вещество нескольких антибиотиков, среди которых:
- Хемомицин;
- Азимед;
- Азитрокс;
- Фромилид;
- Азивок.
Ассортимент макролидов с азитромицином довольно широк. Они продаются в таблетках и капсулах различной дозировки – по 250 и 500 мг, а также в форме суспензии.
Азитромициновые препараты обладают широким спектром активности и создают высокие концентрации в воспалительных очагах.

Азитромицин и его аналоги принимают за 1 час до либо через 2 часа после еды.
При воспалении шейных и околоушных лимфоузлов врач может назначить и другие макролиды:
- Эритромицин;
- Джозамицин;
- Минекамицин (Макропен);
- Рокситромицин (Рулид)
№3 – цефалоспорины
Наиболее известный представитель этой группы – Цефтриаксон. Его часто назначают при подмышечном лимфадените, протекающем в тяжелой форме.
Читайте также: Когда лучше проходить ревакцинацию от Covid-19 после Спутника V, какая вакцина больше подойдет
Цефалоспорины были разработаны в ответ на снижающуюся активность пенициллинов и появление пенициллин-устойчивых стафилококков. Их преимуществами являются:
- мощное антимикробное действие;
- широкий спектр бактерицидного воздействия;
- усиление эффекта в сочетании с аминогликозидами;
- устойчивость к бета-лактамазам.
Цефалоспорины хорошо переносятся и являются низкотоксичными. Но их применение ограничено при непереносимости пенициллинов.
У 1 пациента из 100 с аллергией на пенициллин может возникать аллергическая реакция на цефалоспорины 1-го поколения. Перекрестная аллергия на цефалоспорины более поздних поколений отмечается не более чем у 2% пациентов. Поэтому Цефазолин – препарат 1-го поколения – лучше не принимать, если в прошлом была аллергия немедленного типа.
Сегодня врачи назначают чаще всего Цефтриаксон, Цефалексин, Цефуроксим. Единственным неудобством можно считать то, что принимают их в основном в уколах. А это менее удобно, чем пить таблетки.
№4 – хинолоны и фторхинолоны
Хинолонами называют нефторированные антибиотики 1-го поколения. Остальные 3 поколения принадлежат к фторированным хинолонам – фторхинолонам.
Подавляющее большинство этих средств используется только у взрослых и противопоказано детям до 18 лет, беременным и кормящим женщинам. Однако фторхинолоны обладают способностью создавать высокие концентрации именно в лимфоидной ткани, благодаря чему эффективно купируют воспаление в лимфоузлах.
Читайте также: Так ли опасен коронавирусный штамм йота, как о нем говорят, и надо ли его бояться
В лечении лимфаденита применяются:
- Ципрофлоксацин (Ципролет);
- Моксифлоксацин;
- Спарфлоксацин;
- Левофлоксацин;
- Офлоксацин.
Стоит отметить, что фторхинолоны – один из самых успешных маркетинговых проектов за всю историю антибиотиков. Они покорили всех участников рынка – врачей, фармацевтов и конечных потребителей – пациентов.
Что с ходу спрашивают в аптеке почти по любому поводу – Ципролет! Что зачастую выписывают врачи, не особо разбираясь в проблеме – опять же Ципролет! В итоге мы имеем все шансы потерять один из наиболее действенных и безопасных препаратов для лечения инфекций, вызванных синегнойной палочкой.
Паховый лимфаденит: лечение антибиотиками (какими) у взрослых
Лимфатические узлы в паху могут воспаляться на фоне инфекций, передающихся половым путем, – ИППП – гинекологических болезней воспалительного характера. Причиной лимфаденита бывают патологические процессы в области промежности и злокачественные новообразования.
Схема лечения подбирается с учетом особенностей течения болезни и состояния больного. Есть несколько вариантов назначения антибиотиков:
- Внутривенное введение Оксациллина/Метициллина в дозировке 100-200 мг/кг/сут. Препараты вводятся с интервалом в 4 часа одинаковыми дозами.
- Внутривенное введение Цефазолина в дозировке 80 мг/кг/сут – каждые 8 часов.
- Таблетки Диклоксациллин из расчета 25 мг/кг/сут 4 раза в день
- Таблетки Цефалексин из расчета 25-50 мг/кг/сут 4 раза в день.
Продолжительность стандартного курса антибактериальной терапии – от 10 дней до 2-х недель.
Часто задаваемые вопросы
Насколько быстро действуют антибиотики при лимфадените?
Эффект наступает максимум на 4-е сутки с начала приема, но чаще состояние облегчается уже после первых таблеток или инъекций. Если через 3-4 дня этого не происходит, препарат заменяют другим.
В определенных ситуациях – как правило, в случае выраженного воспаления – применяют ступенчатую схему. Сначала делают уколы внутривенно или внутримышечно, а затем, когда пациент почувствует себя лучше, переходят на таблетки.
Читайте также: Как вылечить вирусную инфекцию у взрослых быстро, в домашних условиях
Какие антибиотики назначают беременным?
Препаратами выбора для беременных являются пенициллины (Амоксиклав, Ампициллин) и Цефтриаксон. Однако принимать их следует только по назначению врача и строго по показаниям.
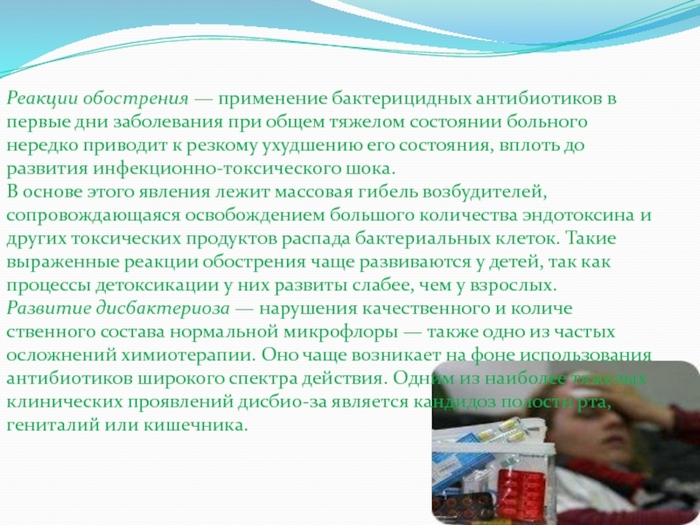
Почему на фоне приема антибиотиков ухудшается самочувствие?
Так бывает не у всех, но достаточно часто. Дело в том, что в составе любого антибиотика есть сильнодействующие вещества, которые оказывают выраженное системное влияние на весь организм.
Курс антибактериальной терапии нередко вызывает у пациентов слабость, головную боль, снижение работоспособности. Этому может быть несколько причин:
- Падение иммунитета, и не только из-за болезни. Антибиотики уничтожают как вредную, так и полезную микрофлору.
- Интоксикация, обусловленная массовым распадом бактериальных клеток.
- Ошибки диагностики. Если лимфаденит стал следствием вирусной инфекции, нужны, прежде всего, противовирусные препараты.
С какими лекарствами нельзя пить антибиотики?
Пенициллины нельзя назначать совместно с Аллопуринолом, чтобы не спровоцировать так называемую «ампициллиновую сыпь».
Макролиды и тетрациклины потенцируют (усиливают) действие пенициллинов.
Аминогликозиды целесообразно принимать совместно с пенициллинами только в форме таблеток, так как соединение этих препаратов в одном шприце ведет к потере их активности.
Женщинам, принимающим оральные контрацептивы, необходимо сообщить об этом врачу. Некоторые антибиотики – в частности, пенициллинового ряда – могут снижать их эффективность. Поэтому в идеале стоит временно отказаться от гормональных таблеток и пользоваться барьерными методами контрацепции.
Пенициллины с осторожностью выписывают пациентам, принимающим кроворазжижающие, противотромботические и нестероидные противовоспалительные средства (НПВС), из-за высокого риска кровотечений.
Макролиды не используют совместно с антацидами, нейтрализующими кислотность желудочного сока, ввиду снижения антибактериального эффекта. Их также не назначают параллельно с Амфениколом, статинами и линкозамидами (Линкомицин, Пирлимицин).
Почему антибиотики не действуют, и лимфаденит не проходит?
Если исключить ошибки диагностики, когда гнойный лимфаденит спутали с вирусным или аллергическим, причина остается одна – нечувствительность бактерий к антибиотику. Нужно сдать анализ на флору и чувствительность к антибиотикам, после чего выбрать подходящий препарат.
Отзывы

Инфекционист
Стаж 26 лет
- Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело)», Кубанский государственный медицинский институт (1992 г.)
- Ординатура по специальности «Инфекционист», Кубанский государственный медицинский институт (1995 г.)